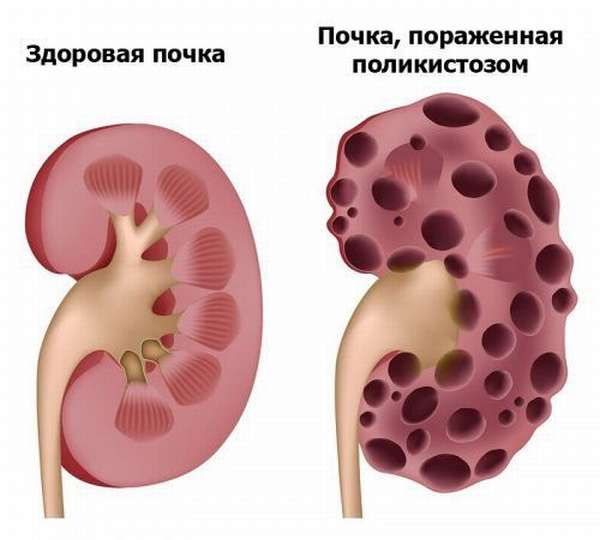
Множественное образование кистозных полостей в паренхиме почки в результате врожденной патологии эмбрионального развития канальцев органа известно под названием поликистоз почек. Заболевание всегда двустороннее. Размеры и содержимое кист варьируют. Симптомы проявляются артериальной гипертензией, болевым синдромом, дизурией, воспалением. Прогрессирование патологического процесса приводит к почечной недостаточности. В диагностике важное значение имеет анамнез, лабораторные и инструментальные методы исследования. Лечение – симптоматическое.
Причины, механизм развития
Поликистоз почек – врожденное заболевание, которое, как правило, возникает из-за наследственной предрасположенности. Родители, страдающие такой патологией, должны получить исчерпывающую генетическую консультацию, прежде чем планировать беременность. Выявление заболевания на ранних сроках является показанием к ее прерыванию, поскольку рожать с ним опасно. Отмечено, что поликистоз почек сочетается с поликистозом печени, селезенки, поджелудочной железы, легких, семенников.
Заболевание возникает, если ребенку в момент зачатия передаются мутированные гены обоих родителей. Но если они здоровы, то происходит первичная мутация в половой клетке мамы или папы в 4 или 16 хромосоме, которая передается плоду. Результатом такого процесса становится слияние функций органа на уровне структурных образований, отвечающих за фильтрацию и выделение, в момент формирования вторичной почки будущего младенца. Это ведет к повышению давления внутри органа и деструкции почечных канальцев с образованием расширенных полостей с патологической жидкостью внутри. Так появляются кисты, чем их больше, тем серьезнее прогноз. Итог: ХПН (хроническая почечная недостаточность), уремия и летальный исход.
Мутация может быть разной. В зависимости от того, насколько тяжела хромосомная поломка, возникает два типа наследования патологии:
- Рецессивный (аутосомно-рецессивный: код МКБ 10 – Q61.1), который диагностируют у новорожденных или уже во время внутриутробного развития на УЗИ беременных. Такие младенцы погибают в первые месяцы жизни.
- Доминантный (аутосомно-доминантный: код МКБ 10 – Q61.2), диагностируемый у детей старшего возраста и у взрослых. Он характеризуется доброкачественным течением, при котором первые симптомы проявляются после 40 лет.
- Неуточненный поликистоз почек: код МКБ 10 – Q61.3.
Формы кист
При поликистозе кисты классифицируют на: открытые и закрытые.
Симптоматика
Поликистоз течет латентно, поскольку почки до определенного времени справляются со своими функциями. Но чем больше образуется кист или чем сильнее они увеличиваются в размере, тем меньше остается здоровой перенхимы и функции почек нарушаются. С этого момента начинают появляться клинические симптомы заболевания. Рост кистозных полостей приводит к тому, что почки значительно увеличиваются в объеме и вместо привычных 400 грамм достигают веса в 10 кг, т.е. такое количество жидкости скапливается внутри кист.
Большие полости сдавливают собственные нефроны и начинают беспокоить соседние органы. Так возникает первый симптом поликистоза – боль. Она локализуется в поясничной области с иррадиацией в различные отделы живота. Травмированные сосуды почки дают гематурию – примесь крови в моче и второй симптом заболевания. С течением времени почки перестают концентрировать мочу, и за день человек выделяет не менее 10 литров урины. Так возникает полиурия – третий симптом поликистоза. При этом пациенту постоянно хочется пить, появляется жажда – четвертый симптом заболевания. Развивается ХПН, до появления которой патологический процесс проходит несколько стадий.
Стадии
В течение заболевания различают три стадии:
- Первая или компенсированная. Она латентна. Функции почек не нарушены. Пациента могут мучить тупые, ноющие боли в пояснице, быстрая утомляемость и головная боль. Иногда возникают дизурические расстройства, которые проходят также внезапно, как и появляются. В моче при этом визуально определяется гематурия безо всякой видимой причины.
- Вторая стадия или субкомпенсация. В этот период нарастает интоксикация, жажда, появляются мигренозные боли, увеличиваются цифры АД. В моче – на фоне полиурии появляются цилиндры, эритроциты, лейкоциты. Возможно конкрементообразование с развитием почечной колики. Это период, когда сам орган не способен компенсировать функциональные нарушения из-за минимального остатка нормально функционирующих нефронов.
- Третья или финальная стадия декомпенсации характеризуется нарастающей уремией, вторичным инфицированием, уросепсисом и летальным исходом. Провоцировать такое развитие заболевание может травма, скачок АД, хирургическая манипуляция, грипп, ОРВИ, ОРЗ. В эту стадию проявляется нарушение работы сердца и сосудов, поскольку стойкая гипертензия приводит к гипертрофии левых отделов сердечной мышцы, клапанной недостаточности, развитию аневризмы, инсульта. У беременных поликистоз является причиной преэклампсии и эклампсии. В этот период почки практически не функционируют самостоятельно. В крови накапливается мочевина и креатинин, которые отравляют организм.
Диагностика
Обычно диагностика не вызывает трудностей: уже на стадии первичного осмотра (пальпация) обнаруживается очаг патологии. Тип новообразования в почках подтверждается лабораторными и инструментальными методами обследования пациента:

- Тестирование мочи на присутствие лейкоцитов, белка, эритроцитов, пробы Реберга и Зимницкого.
- Исследование крови на креатинин, мочевину с целью оценки сохранности функции почек.
- Бакпосев осуществляют при вторичном инфицировании и развитии пиелонефрита с целью определения патогенетических антибиотиков, планируемых для лечения.
- УЗИ визуализирует локализацию и размеры кист, количество полостей, увеличение объема органа.
- Контрастная рентгенодиагностика (экскреторная и ретроградная урография) позволяет определить степень деформации лоханок.
- Радиоизотопное сканирование (нефросцинтиография) – дает возможность получить изображение органа с определением его размера, формы, локализации кист, изменения сохранившейся паренхимы за счет разной скорости всасывания контраста здоровой и поврежденной тканью почки.
- КТ, МСКТ, МРТ – трехмерное объемное изображение органа с детализацией патологического процесса.
- Селективная ангиография почек исследует кровоснабжение органа и состояние его сосудистого русла.
- Подозрение на аневризму предполагает УЗДГ и ангиографию сосудов головного мозга.
- Для выявления семейных форм заболевания проводят генетическое тестирование.
В каждом конкретном случае объем исследований определяет врач с учетом степени тяжести болезни, общего состояния пациента и прогноза.
Лечение
Врожденные и наследуемые патологии не поддаются коррекции. В остальных случаях основой лечения являются регулярные профилактические курсы медикаментозной терапии и диета под наблюдением врача. На разных стадиях поликистоза применяют: консервативную терапию, хирургическое вмешательство, диализ и трансплантацию. Лекарственная терапия, в свою очередь, предполагает использование препаратов, устраняющих воспаление и нейтрализующих возбудителя, корректирующих АД, снимающих боль и поддерживающих функционирование почек.
Лечение поликистоза «взрослого типа» с односторонним поражением почек
Это самый доброкачественный вариант течения болезни. Он лучше других поддается терапии. Если диагноз подтвержден данными УЗИ и ОАМ, то назначают курс антибиотиков в сочетании с НПВП и витаминно-минеральными комплексами. Это помогает бороться с осложнениями и купирует патологические симптомы.
Антибактериальная терапия назначается с учетом результата посева мочи на питательные среды и определения чувствительности возбудителя инфекции к антибиотикам, не забывая о нефротоксичности препаратов. Скачки АД лечат обычными гипотензивными средствами (Ренитек). Диета в этом случае призвана существенно снизить нагрузку на почки (ограничение соли, острого, жирного, пряного). Исключается алкоголь, кофе, курение и наркотические средства. Иногда используют физиотерапию (электрофорез) и ЛФК.
Лечение поликистоза «взрослого типа» с двусторонним поражением почек
В этом варианте количество кист прогрессивно увеличивается, следовательно, функция почек снижается. Здесь необходим целый комплекс терапевтических мероприятий. Применяется весь арсенал лечения, который использовался при односторонней патологии, но добавляется дезинтоксикационная терапия. Она исключительно важна для сохранения неповрежденной паренхимы почек. Используют капельницы, адсорбенты, периодически – диализ, который аппаратным способом выводит из организма накапливающиеся из-за постепенно нарастающей почечной недостаточности продукты распада тканей и обмена веществ. Диета и здоровый образ жизни подразумеваются априори.
Терапия поликистоза «детского типа»
Детский поликистоз всегда требует к себе особого внимания. Здесь важен прогноз. Врач обязан понять, какой объем лечения показан тому или иному ребенку. Как правило, кист в почках много и функция органа нарушена, что требует постоянного наблюдения и терапии. Цель лечебных мероприятий – достижение ремиссии и поддержание в этом состоянии маленького пациента длительное время. Основа – дезинтоксикация организма с помощью регулярных сеансов гемодиализа.
Что такое искусственная почка?
Это аппарат, который выполняет роль фильтра, улавливающего в крови продукты распада, токсины. Он заменяет собой частично утраченную функцию почек. «Искусственная почка» – это чистильщик плазмы крови, которая пройдя через аппарат, возвращается в кровяное русло пациента. Прогрессирование болезни делает гемодиализ неотъемлемой составляющей нормальной жизни пациента, то есть процедура проводится постоянно.
Хирургические методы лечения
Как обычно, оперативное вмешательство проводится только при отсутствии эффекта от консервативной терапии. Оно представлено несколькими методиками:
- Малоинвазивная хирургия предполагает радикальное удаление кист, когда их мало, и орган не утратил свое функциональное предназначение. Применяется чрескожная пункция, позволяющая под контролем КТ или ультрасонографии удалить полость. Используют и метод декомпрессии (ингипунктуры) с целью уменьшить размеры кист, улучшить кровоснабжение паренхимы и избежать осложнений. Проводится вмешательство в стадии ремиссии, пунктируют все кисты под местной анестезией. Итог: уменьшаются размеры органа, улучшается его кровоснабжение, купируется боль и частично восстанавливается функция.
В случае кровотечения или нагноения кисты практикуют аспирацию полости для устранения причины кровотечения и развития осложнений.
- Лапароскопию применяют к кистам больших размеров. Это операция, которая проводится под общим наркозом и предполагает иссечение кисты с дальнейшим ее рубцеванием.
- Лапаротомия (нефрэктомия) – это полостная травматичная операция для удаления почки. Она проводится, когда орган практически не функционирует (злокачественный мультикистоз) и представляет опасность в качестве возможного очага инфекции. Доступ к органу представляет двенадцатисантиметровый разрез, через который почка вручную выделяется из окружающих тканей, перевязывается ее сосудистый пучок, и она удаляется. Культя и рана ушиваются послойно.
- Гемодиализ («искусственная почка»). Для постоянного очищения крови на запястье пациента формируют постоянный доступ, через который вводят катетер для процедуры, чтобы не травмировать конечность каждый раз.
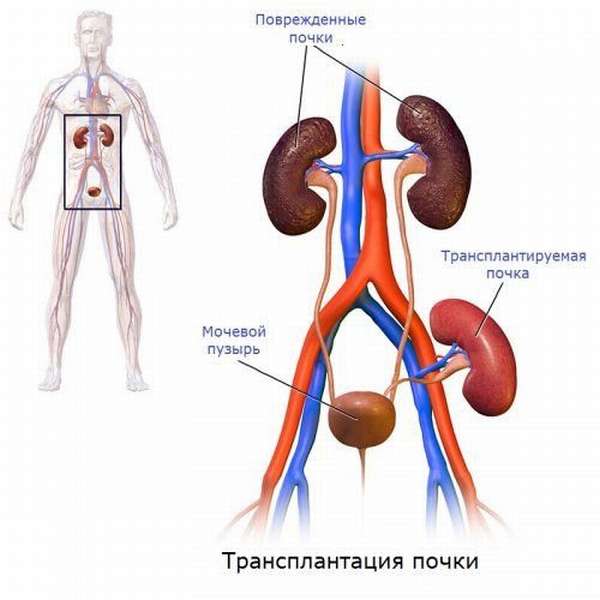
- Крайняя мера – трансплантация. Дорогостоящая и опасная процедура (гистосовместимость), которая дает возможность в случае успешного проведения функционировать органу на должном уровне.
Народные методы
Это фоновая терапия, которая никак не влияет на течение заболевания, но обладает психологическим и симптоматическим действием. Применяется в комплексе с лекарственной терапией и оперативным вмешательством. Стимулирует иммунитет. Всегда согласовывается с лечащим врачом. Хорошую репутацию имеют отвары и настои из лопуха, петрушки, крапивы. Рекомендуют в качестве белка – орехи, фасоль. Природными адаптогенами и антибиотиками являются чеснок и цикорий.
Диета
При составлении пищевого рациона есть два подхода:
- Лечебное питание, основанное на применении диеты №7 по Певзнеру, которая включает ограничение соли и раздражающих почки продуктов. Такая диета используется в нефрологических стационарах. Ее цель – уменьшение нагрузки на пораженный орган, снижение АД, детоксикация и купирование отеков.
- Индивидуальная диетотерапия, рекомендованная и рассчитанная врачом, предполагает: сокращение белковой составляющей, увеличение углеводов и легких жиров, снижение потребления соли, жидкости, пряностей. Питание дробное, не менее 5 раз в день, его калорийность – 2200 ккал в сутки. Исключается алкоголь, кофе. Запрещено курение. Ограничение жидкости предполагает подсчет выпитой воды, соков, супа, чая, лечебных отваров.
Прогноз и профилактика
Профилактика генетических заболеваний малоэффективна по определению. Необходимо диспансерное наблюдение, регулярные профилактические осмотры с полным обследованием. Диета, здоровый образ жизни, поддерживающая иммунную систему терапия. Главное – контролировать функциональную состоятельность органа. Раннее выявление патологии гарантирует более мягкий прогноз. Однако в большинстве случаев он неблагоприятен: часто фиксируются случаи летального исхода в результате ХПН. Сколько проживет пациент, зависит от его иммунной системы, отношению к своему здоровью и тяжести врожденной патологии.