Портальная гипертензия при циррозе печени является синдромом повышенного давления в системе воротной вены, из-за нарушения кровотока в портальных сосудах, печёночных венах и нижней полой вене.
Что это?
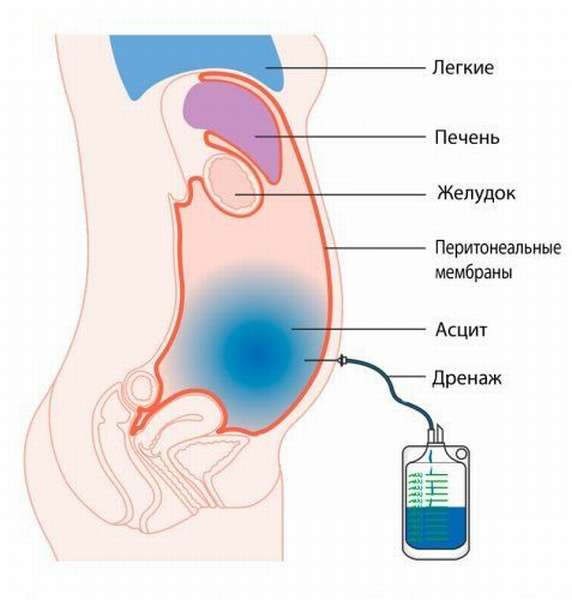
Заболевание печени проявляется диспепсией, варикозом вен пищевода и желудка, увеличением селезенки, асцитом, желудочно-кишечными кровотечениями. Диагностируют портальную гипертензию рентгеновскими методами (рентгенография пищевода и желудка, портография, спленопортография), ЭГДС, УЗИ и др. Лечение заболевания – наложение печеночного анастомоза.
Причины (этиология) болезни
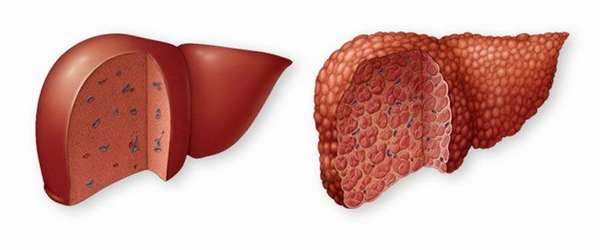
Основная причина портальной гипретензии — массивное повреждение печеночной паренхимы вследствие гепатита, цирроза, инфекций печени, опухолей, тромбоза, ЖКБ, патологии сердца, ожогов, кровотечений желудка и кишечника.
Причинами предпечёночной ПГ проявляются:
- тромбоз вен (страдает портальная и селезеночная),
- стеноз или врожденная атрезия,
- компрессия в вене сформированной на фоне новообразования,
- прямое соединение артериального сосуда и вены.
Причины, по которым развивается внутрипеченочная ПГ:
- биллиарный цирроза,
- туберкулез,
- формирование шистосомоза,
- выявление у больного саркоидоза,
- появление модулярной гиперплазии на фоне венопатического состояния,
- возникновение поликистоза,
- метастазы, разрушающие печень,
- миелопролиферативная болезнь,
- гепатит острой фульминантной формы,
- гепатит, сформированный на фоне алкоголизма,
- веноокклюзия,
- выявление у пациента нецирротического портального фиброза.
Развитие постпеченочной патологии возникает из-за:
- синдрома Бадда-Киари,
- закупорки в нижней полой вене,
- повышение тока крови портальной вены.
Смешанная форма ПГ проявляется при:
- первичном печеночном циррозе,
- хроническом гепатите активной формы,
- циррозе, который сопровождается тромбом в ветвях портальной вены.
Классификация гипертензии
В зависимости от распространенности зоны повышенного кровяного давления в портальном русле различают:
- тотальную (охватывающую всю сосудистую сеть портальной системы),
- сегментарную (ограниченную нарушением кровотока по селезеночной вене с сохранением нормального кровотока и давления в воротной и брыжеечных венах).
Учитывая место локализации выделяют:
- предпеченочную форму,
- внутрипеченочную форму,
- постпеченочную форму,
- смешанную форму.
Также специалисты выявили 4 стадии развития патологического процесса:
- Начальная. Данная степень расстройства протекает без появления какой-либо симптоматики.
- Умеренная. На этом этапе заметны незначительные симптомы болезни, однако увеличивается селезенка.
- Тяжелая. Гипертензия обладает ярко-выраженными свойствами: увеличение печени, асцит.
- Стадия осложнений: кровотечение из варикозных вен пищевода, желудка, прямой кишки, спонтанный перитонит, печеночная недостаточность.
Симптоматика
Для портальной гипертензии характерны:
- рвотные позывы, ощущение тошноты,
- диспепсия,
- болевые синдромы в области живота,
- увеличенный размер селезенки,
- варикоз вен в аноректальных, околопупочных и кардиальных зонах пищевода,
- синдром изолированного асцита,
- плохой аппетит,
- проявление избыточного объема жидкости в плевре,
- возникновение желтухи,
- слабость, утомляемость
- образование черного кала или рвоты (это сигнал о том, что происходит кровотечение в пищеводе).
При первых симптомах расстройства необходимо обратиться к специалисту для выявления точной причины недуга, а также дальнейшего лечения. Как правило, поражение сложнее всего переносят гипертоники. Поэтому, данной категории людей требуется внимательно относиться к своему организму и при выявлении одного из симптомов принимать соответствующие меры.
Причины кровотечений
Возникает кровотечение при:
- синдроме Бадда-Киари,
- суженом просвете вены,
- циррозе,
- хроническом воспалении печени,
- опухолевом процессе,
- постоперационных спайках,
- приеме токсических веществ, цитостатиков.

Для печени свойственна высокая степень регенерации, даже при внушительной потере части органа. Но, при систематической интоксикации, хронических и системных заболеваниях формируется фиброз и исключение органа из кровотока.
Появление внепеченочной блокады возникает, как:
- результат воспаления брюшины,
- врожденное отклонение при формировании сосудистой системы,
- тяжелое осложнение в результате неправильного хирургического вмешательства печени и желчного пузыря.
Диагностика
Для установления точного диагноза необходимо проведение специальных методик. Все диагностические мероприятия выполняет врач-гастроэнтеролог. Помимо основных мер требуется прохождение лабораторных обследований. Когда медики подозревают наличие в организме пациента такого поражения, как портальная гипертензия при циррозе печени, то в обязательном порядке:
- изучают историю заболевания и анамнез больного,
- опрашивают пациента и проводят визуальный осмотр,
- назначают больному общее исследование крови,
- проводят рентгенографию, при которой вводится контрастное вещество,
- назначают гастродуоденоскопию и ректороманоскопию,
- измеряют портальный тонус,
- проводят УЗИ.
Лечение и клинические рекомендации
Лечение синдрома портальной гипертензии при циррозе проводится комплексно с обязательным подключением терапии основной болезни. Консервативная терапия применима только на стадии функциональных изменений. В лечебные мероприятия входят:
- Гормоны. Назначаются лекарственные препараты, которые способствуют понижению портального давления.
- Нитраты. За счет действия нитратов значительно снижается приток крови к воротной вене.
- Бета-адреноблокаторы. Основные функции — снижение давления портальной структуры.
- Вазопрессин. Сильное средство, за счет которого возникает сужение сосудов в артериальном русле.
- В некоторых случаях требуется прием антибиотиков. Медикаменты снижают частоту инфекционных осложнений. Назначают:
- Ципрофлоксацин,
- Цефалоспорин.
Препараты выписываются в инъекционной форме для внутривенного применения, лечение составляет 7 дней.
Чтобы справиться с главным заболеванием, требуется соблюдать назначенную терапию и принимать лекарства строго по схеме. При запущенной форме специалисты прибегают к проведению хирургического вмешательства.
Хирургическое вмешательство
Оперативное вмешательство проводят на последней стадии заболевания, когда медикаментозная терапия неэффективна. Проводят операцию при:
- угрозе формирования кровотечений,
- нарушении работы селезёнки, спленомегалии,
- асците.
Для того, чтобы устранить последствия гипертензии в воротной вене, специалисты проводят:
- спленоренальное шунтирование,
- шунтирование портосистемным способом,
- деваскуляризацию в дистальном отделе пищевода и желудка,
- спленэктомию,
- трансплантацию печени (пересадку органа от донора).
Для ликвидации осложнений назначают:
- ушивания изменившихся сосудов,
- склерозированиев сосудов,
- лигирование в венах (операцию проводят лапароскопически),
- баллонную тампонаду с применением зонда Блекмора.
Осложнения
Как правило, у ПГ всегда тяжелые прогнозы. Расстройство вызывает тяжелые последствия:
- гиперспленизм (возникают кровотечения, снижается уровень тромбоцитов),
- скрытые кровотечений в ЖКТ,
- варикоз вен в пищеводе и желудке
- печеночная энцефалопатия,
- грыжи.
Профилактические мероприятия осложнений
Важное условие при лечении ПГ — соблюдение профилактических мер. Требуется полное исключение алкогольных напитков, сигарет, наркотических средств, тяжелых медикаментов, которые оказывают токсический эффект на печень. Срок профилактики зависит от степени заболевания.
При первичной профилактике рекомендуют больному:
- проведение вакцинации от гепатита В,
- исключение спиртных напитков, наркотических средств и никотина,
- отказ от применения средств гепатотоксичного действия,
- правильно питаться,
- избегать неблагоприятную экологическую среду.
В случае прогрессирования ПГ больному необходимо:
- наблюдаться у специалиста на диспансерном учете,
- своевременно лечиться, особенно, когда период обострения болезни,
- соблюдать все предписания медика.
Для того, чтобы предотвратить возможное развитие осложнения требуется:
- проводить ФГДС ежегодно,
- соблюдать специальную диету.
Дальнейшее развитие ситуации и состояние здоровья больного зависит от характера, а также течения основной патологии. Врачи отмечают, что когда у пациента внутрипеченочная форма ПГ, то ожидание положительного результата маловероятно. Летальный исход происходит ввиду сильных кровотечений ЖКТ, и из-за того, что сформировалась печеночная недостаточность. Однако, при внепеченочной ПГ возможно продление жизни. Благодаря правильному лечению и доброкачественному течению расстройства пациент может жить еще 9-14 лет.