Гломерулонефрит у детей – острая или хроническая болезнь, вызывающая воспаление в клубочках почки, инфекционно-аллергической природы. Для острого периода заболевания характерны симптомы:
- Мочевой (характеризуется олигоурией, анурией, гематурией и протеинурией).
- Отечный.
- Гипертензивный.
Хронический гломерулонефрит характеризуется наличием одного из симптомом или скрытым течением болезни. Обычно диагностируется от 3-х до 9-ти лет, в более раннем возрасте развивается реже. Наиболее подвержены заболеванию мальчики.
Причины и патогенез
В основе патологии два фактора:
- Аллергическая реакция на инфекционный агент запускает процесс образования циркулирующих иммунных комплексов – с током крови попадают в клубочки органа, где накапливаются.
- Формирование аутоиммунного процесса, при котором иммунитет начинает воспринимать собственную почечную ткань как чужеродный агент и старается от нее избавиться, атакуя ее.
Оба эти процесса приводят к развитию воспалительного процесса в клубочках, что приводит к нарушению их нормального функционирования с последующим замещением на соединительную ткань, что еще сильнее усугубляет ситуацию. В результате этих изменений почки не в силах полностью справиться со своей главной функцией по очистке крови от шлаков и токсинов. Что провоцирует отечность, подъем артериального давления, протеинурию и гематурию.
Специфические факторы, приводящие к патологическому процессу:
- Аллергены, попадающие в организм с пыльцой растений, пищей, вакцинами и пр.
- Бактерии – группы кокков.
- Токсическое поражение – при приеме медикаментов (например, нефротоксичных антибиотиков).
- Паразитарные болезни (например, токсоплазмоз).
- Ветряная оспа, краснуха и грипп могут запустить болезнь.
- Системные воспалительные заболевания, например, красная волчанка, васкулит, эндокардит, детский ревматоидный артрит и др. способны вызвать гломерулонефрит.
- Риск развития воспаления в клубочковом аппарате почки у ребенка возрастает при переохлаждениях, незрелости нефронов, хронических отитах, тонзиллитах, синуситах, проживание в домах с высоким содержанием влаги в воздухе, аллергическая направленность, недостаточный прием поливитаминов и микроэлементов, гиперинсоляция и др.
Классификация
В настоящее время доктора пристально изучают факторы, вызывающие заболевание. Имеется много различных классификаций:
По механизму развития выделяют:
- Первичный – развивается при попадании в организм патогенных микроорганизмов.
- Вторичный – возникает при болезнях других органов.
По этиологии:
- Инфекционный – вызван бактериями, вирусами или паразитами.
- Неинфекционный – аллергический.
- Идеопатический – причину развития болезни обнаружить не удалось.
По срокам:
- Острый.
- Подострый.
- Хронический.
По степени распространенности патологии:
- Очаговый.
- Диффузный – массивное поражение органа.
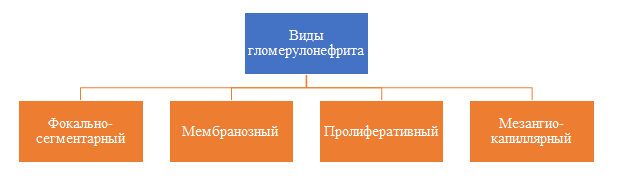
По морфологии:
- Мембранозный.
- Мезангиопролифративный.
- Мезангиокапиллярный.
- Фокально-сегментарный.
По клинике:
- С преобладанием одного симптома – мочевого.
- Нефротический – характеризуется отеками.
- Гипертензивный – провоцирует резкое повышение цифр артериального давления с дальнейшим их удерживанием.
- Сочетанный – проявляется несколькими симптомами одновременно.
Симптомы у детей
Латентное течение болезни в детском возрасте встречается редко, чаще начинается остро с нарастанием симптоматики:
- Резкое нарушение общего состояния.
- Болезненные ощущения в области почек и пояснице.
- Уменьшение объема выделяемой урины, вплоть до полного прекращения.
- Изменение прозрачности и окраса мочи, становится розового или красного цвета.Отмечаются скачки артериального давления.
- Подъем температуры тела.
- Жажда.
- Отеки наиболее выражены на веках и лице.
- Дети жалуются на головокружение и головную боль.
- Возможны обмороки.
Быстрое прогрессирование гломерулонефрита опасно для детского организма и проявляется нефротическим синдромом – выделение с мочой больших количеств белка, можно заметить в виде хлопьев невооруженным глазом.
Симптомы у грудничков
Развитие болезни в раннем возрасте происходит крайне редко, существует ряд симптомов, при обнаружении которых следует срочно обратиться к специалисту для диагностики.
К ним относят:
- Нарушение в привычном распорядке дня, малыш становится плаксивым, капризным.
- Повышение температуры тела.
- Появляются отеки на лице и веках.
- Уменьшается частота мочеиспусканий и объем выделяемой урины.
Так как симптомы малоспецифичны, доктор для постановки диагноза проведет ряд лабораторных и клинических исследований.
Диагностика
Перед назначением диагностических процедур, врач (педиатр или нефролог) проведет полный осмотр ребенка, изучит анамнез жизни маленького пациента и его родственников, распросит мать о наличии симптомов болезни и их выраженности. После этого приступают к диагностированию болезни с помощью специальных методов:
- Общие и биохимические анализы крови.
- Анализ мочи по Нечипоренко и Зимницкому.
- Иммунные исследования сыворотки крови на наличие антител, ЦИК и пр.
- Общий анализ мочи.
Среди инструментальных методов чаще применяют УЗИ почек, внутривенную урографию и биопсию органа. Иногда назначают компьютерную томографию и МРТ.
 УЗИ почек самый популярный метод диагностики гломерулонефрита
УЗИ почек самый популярный метод диагностики гломерулонефрита
Также доктор может направить на консультацию к узким специалистам: урологу, офтальмологу, инфекционисту, ревматологу, ЛОР-врачу и др. Это проводится с целью выявления сопутствующей патологии и очагов хронической инфекции.
Осложнения
- отек легких,
- эклапсия почек,
- кровоизлияния в оболочки головного мозга,
- развитие энцефалопатии,
- острая и хроническая недостаточность сердечно-сосудистой системы,
- судороги,
- острая и хроническая почечная недостаточность.
Лечение гломерулонефрита подразумевает обязательную госпитализацию для круглосуточного наблюдения медиками и ухода. В лечении используют комплексный подход, включающий:
- Обязательное соблюдение строгого постельного режима.
- Соблюдение диеты, исключающей употребление больших количеств белковой пищи, соли и воды (рассчитывается врачом с учетом индивидуальных особенностей организма и возраста ребенка).

Медикаментозная терапия включает в себя прием таких групп препаратов:
- антибиотиков с учетом патогенной микрофлоры, вызвавшей заболевание,
- мочегонных средств, например, Лазикса,
- цитостатиков,
- гипотензивных средств,
- гормонов, например, Преднизолона,
- лекарств, улучшающих реалогические свойства крови,
- витаминотерапия.
Все средства назначают в таблетированных формах или в виде инфузий, выбор способа доставки лекарственного вещества зависит от тяжести состояния и возраста.
При тяжелом поражении почек, неэффективности консервативного лечения и развитии почечной недостаточности прибегают к крайним мерам:
- гемодиализ крови пациента,
- пересадка донорского органа.
После излечения от гломерулонефрита доктор назначит ряд упражнений лечебной физкультуры, прием поливитаминных препаратов и бальнеолечение.
Профилактика и прогноз
Специфической профилактики этого заболевания не существует, но соблюдая ряд несложных правил, можно значительно снизить риск развития патологии у своего малыша. К ним относятся:
- Незамедлительная консультация у врача при возникновении первых признаков любого инфекционного заболевания.
- Санирование хронических очагов.
- Отсутствие переохлаждений и перегреваний.
- Прохождение регулярных медицинских осмотров со сдачей клинического минимума.
- Соблюдение диеты и употребление поливитаминных препаратов.
- Регулярное санаторно-курортное лечение.
Прогноз болезни – благоприятный, чаще всего происходит полное излечение без негативных последствий, хронизация процесса наступает редко (назначают группу инвалидности), в 2% случаях наступает смерть. Стоит помнить, что любую болезнь гораздо легче предупредить, чем заниматься ее лечением, поэтому при появлении первых признаков заболевания стоит обратиться к доктору.