На ранних сроках, во втором и третьем триместре температура 37℃ у беременной – не новость для врачей и будущих мам. Акушеры-гинекологи информируют своих пациенток о риске ее возникновения во время первой же консультации. Триггеры такого состояния самые разные.
Установить их необходимо, поскольку беременные трепетно относятся не только к своему состоянию, но и к нормальному развитию младенца. Если причина – чисто физиологическая – поводов для волнения нет. Но бывает, что субфебрилитет свидетельствует о дебюте серьезной патологии, являясь единственным ее проявлением на ранних стадиях. Поэтому любое повышение температуры заслуживает внимания и принятия адекватных мер.
Триггеры роста
Чаще всего субфебрильная температура во время беременности возникает в случае:
- Сбоев в эндокринной системе, особенно при нарушении в работе щитовидки.
- Инфекции любого генеза.
- Нарушения гормонального баланса.
- Анемии.
- Лейкозов.
- Аутоиммунных патологий.
- Стресса.
- Сенсибилизации организма.
Беременность вносит кардинальные коррективы в работу организма женщины. Связано это с гиперсекрецией прогестерона. Итогом этого процесса становится медленная теплоотдача, приводящая к росту температуры.
Ранние сроки – время естественной гипертермии, которая дает потенциальную энергию для развития плода.
Стабильность терморегуляции зависит от ее центра в гипоталамусе. Блокируют или активируют его работу экзогенные и эндогенные факторы, основные из которых – микробы, вирусы.
На фоне ослабленного иммунитета, что тоже является естественным при беременности, это чревато развитием инфекции и осложнениями, поэтому консультация врача – обязательна. При этом температура до 37,5℃ без симптомов простуды или гриппа – не повод для волнения. Причиной может стать перегрев, нахождение в духоте, что требует простого выхода на свежий воздух для нормализации ситуации. Но возможна гипертермия как симптом внематочной беременности. Если субфебрилитет сопровождается симптомами интоксикации, общей слабостью, необходимо срочное вмешательство специалистов.
Инфекции
Развитие инфекции – часто сопровождает беременность, поскольку иммунитет теряет качественную составляющую и не может на 100% противостоять микроорганизмам.
Диагностировать инфицирование несложно, есть ряд признаков:
- Недомогание и разбитость.
- Потеря аппетита.
- Познабливание.
- Жар.
Если отнестись к этим симптомам несерьезно, то можно пропустить развитие таких осложнений, как воспаление легких, отиты, синуситы, ларинготрахеиты. Их лечение удлиняет период выздоровления, требует антибактериальных средств.
Антибиотики же могут быть губительными для плода, особенно до 12 недель беременности.
Однако именно ранние сроки «грешат» развитием внутриутробных инфекций, гипоксией, дефектами развития, выкидышами. Часто во время беременности поражаются почки и система мочевыделения.
В группе риска находятся женщины с пиелонефритом. Растущая матка давит на мочеточники, параллельно прогестерон влияет на мускулатуру мочевыводящих путей, расслабляя их. Вялые мочеточники провоцируют застой урины и обострение заболевания. Основным симптомом пиелонефрита является гипертермия, которая сопровождается мигренью, лихорадкой, ознобом, чувством слабости, дизурией, болью при опорожнении мочевого пузыря, гематурия.

Плод
Субфебрилитет, если в его основе лежит физиология, не несет в себе опасности для развивающегося плода. Но если суть температуры кроется в патологическом процессе, который приводит к ее постоянному росту, то это небезопасно для будущего ребенка. Особенно это касается первого триместра, когда происходит формирование всех основных органов и тканей: сердце, сосуды. нервы, пищеварительная трубка, мочеполовая система.
В результате температуры выше 37,8℃ формируются пороки верхней губы, глазного яблока, расщелина неба, челюстей, патологии конечностей. Высокая температура, которая держится более суток в первый месяц зачатия, на 90% становится триггером деформации лицевых костей и головного мозга. Гипертермия нарушает синтез протеинов, что приводит к ухудшению кровоснабжения плаценты и чревато выкидышем, ранними родами.
Еще больший риск возникает при инфицировании организма беременной вирусом. На него иммунитет безоговорочно реагирует температурной реакцией. Все это говорит о том, что субфебрилитет и его рост – повод для консультации у врача, чтобы в случае необходимости вовремя принять соответствующие меры защиты мамы и плода.
Последствия
Они представляют опасность для плода в виде инфекции любого генеза и определяются сроком гестации:
- Инфицирование до трех недель после зачатия практически в 100% случаев приводит к выкидышам или замершей беременности.
- Развитие инфекции в первом триместре ведет к врожденным аномалиям.
- На 14 неделе формирование плаценты заканчивается, она становится защитой для будущего ребенка, поэтому субфебрилитет уже не способен принести с собой тяжкие последствия. Но 100% блокировки патогенных факторов не происходит, поэтому тщательное наблюдение за температурящей будущей мамой необходимо.
- Самая большая опасность от гипертермии наступает после 30 недели. Это – риск развития преждевременной отслойки плаценты, ранних родов.
- Возникновение субфебрилитета на 37 неделе требует постоянного наблюдения врача. Поэтому вопрос о госпитализации, если ее рекомендует врач, не обсуждается. В это время плацента изношена и уже не может выполнять свои функции защиты в полном объеме. Оказывает свое влияние и почечная патология. Рецидив пиелонефрита стимулирует проникновение микробов в организм мамы и плода на фоне плацентарной недостаточности. Развивается гипоксия, нарушается функция нормального дыхания и питания. Это чревато серьезными осложнениями в родах.
Оптимум температуры
Весь период беременности будущей маме необходимо контролировать базальную температуру. Это самый надежный способ своевременного обнаружения патологических процессов в организме или гарантия их отсутствия.
Если она находится на уровне 37℃, то это говорит о нормальной беременности.
Рост эстрогенов способен вызвать некоторые отклонения в сторону уменьшения температуры. Это, так называемое, имплантационное западение. Вся сложность контроля заключается в том, что такое детальное наблюдение возможно только до 16 недель беременности. После этого ведущую роль начинает играть плацента, которая продуцирует гормоны, подавляющие прогестерон.
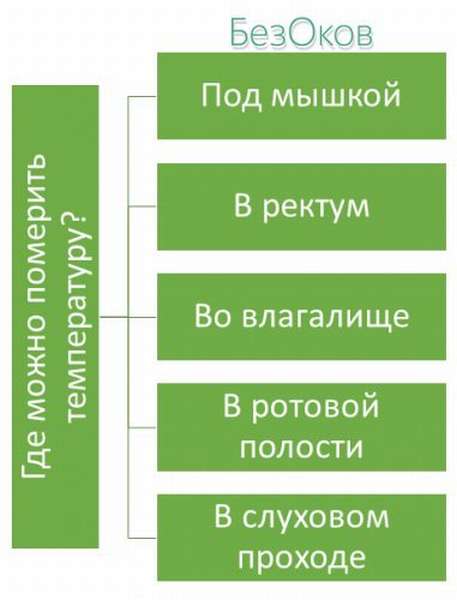
Контроль базальной температуры подчиняется простым правилам:
- Прежде всего, следует выбрать правильный градусник. Исключаются инфракрасные измерители температуры тела, не совсем органичны – электронные градусники. Предпочтение отдается обычному ртутному термометру, который показывает наиболее достоверные результаты.
- Базальная температура может быть измерена в подмышечной области, во рту, во влагалище и в ректум. Необходимо остановиться на каком-то одном методе измерения.
- Мерить базальную температуру нужно после пятичасового полноценного сна. Лучше – в утренние часы.
- Время измерения должно быть постоянным каждый день.
- Перед термометрией нельзя активно двигаться, градусник ставят в область измерения сразу же, как только пациент просыпается.
- Для этого термометр кладут недалеко от кровати – на тумбочку, в зоне досягаемости рукой без усилий и дополнительных движений.
- Измеряют температуру тела в течение 5-10 минут в состоянии полного покоя, лежа на спине. Только это может гарантировать достоверность результатов измерения. Результаты заносят в специальную таблицу.
Высокий уровень базальной температуры может свидетельствовать о развитии у ребенка:
- Патологии со стороны нервной системы.
- Гипотонии мышц.
- Умственной отсталости.
- Микроцефалии.
- Сращивании пальцев на конечностях – синдактилии.
Низкий уровень базальной температуры свидетельствует в пользу самопроизвольного выкидыша.
БезОков рекомендует: нужные меры
Субфебрильная температура не требует, чтобы ее сбивали искусственным путем. Даже если простуда дает о себе знать привычными симптомами, но градусник показывает гипертермию до 37,5℃, никаких специальных мер, тем более лекарственного вмешательства не нужно. Это ответная реакция иммунитета на чужеродного агента в организме. Субфебрилитет – своеобразный маркер того, что иммунная система в состоянии сама справиться с возникшей проблемой.
Если же начинается подъем температуры, и она перешагивает рубеж в 37,5℃ – следует вмешаться специалисту. Самолечение опасно: любой препарат действует не только на маму, но и на ребенка.
В первый момент назначаются народные средства:
- Обильное питье травяных чаев с медом, лимоном, мятой. Пьют и молоко с малиновым вареньем, отвар липы, куриный бульон.
- Малину можно есть и в свежем виде, и в виде варенья, компота, киселя. Косточки ягоды содержат специальное жаропонижающее вещество, природный аналог ацетилсалициловой кислоты.
- Протирание кожи уксусным раствором, компрессы из него способствуют понижению температуры, поскольку вместе с испарением уксуса увеличивается теплоотдача.
Только в случае неудачи с народными рецептами переходят к медикаментам.
Допускать, чтобы в организме будущей мамы долго держалась температура свыше 37,5℃ – нельзя. Это приведет к самым тяжким последствиям для плода.
Акушеры считают наиболее приемлемым лекарственным средством Парацетамол. Но и его следует принимать только по рекомендации врача и по определенной схеме. Он негативно влияет на печень и почки в случае передозировки. Снижает гемоглобин, приводя к анемии, повышенной кровоточивости.

Популярный Аспирин в период вынашивания младенца противопоказан. Его роль в формировании врожденных патологий у плода доказана многочисленными клиническими исследованиями. В любом случае курировать повышение и снижение температуры во время беременности должен врач. При развитии одышки, тахикардии, резкой слабости нужны экстренные меры.
Предупреждение гипертермии
Иммунитет беременных априори снижен, поэтому будущая мама и плод уязвимы для внешних и внутренних негативных воздействий. Особенно токсичны и мутогенны вирусы.
Помочь предупредить возможное заражение способны меры профилактики:
- Отвары и настои из лекарственных растений, шиповника, соки из ягод, богатых аскорбиновой кислотой.
- Прекрасным профилактическим свойством обладают лук и чеснок, содержащие фитонциды, и являющиеся природными антибиотиками. Из них хорошо сделать бусы и носить их в периоды эпидемий и межсезонья.
- Цитрусовые наполнены аскорбинкой, но являются сильными аллергенами, об этом следует помнить.
- Иммуностимуляторы показаны только по рекомендации врача и только в третьем триместре. Интерфероны и спирт не безразличны для беременных.
- В доме должен соблюдаться оптимальный режим проветривания, влажных уборок.
- Ароматерапия эфирами, если они хорошо переносятся беременной, также является хорошей профилактикой вирусных инфекций.
- Хороший эффект дает препарат Назаваль+. Он создает пленку из раствора чеснока на поверхности слизистой носа и блокирует оседание на ней вирусов и бактерий.
- Вакцинация во время беременности запрещена. Прививку можно делать за полтора месяца до наступления беременности. Если этого нет, то пребывание в общественных местах во время эпидемий сводится к минимуму.
Следует сказать, что все перечисленные меры призваны не допустить возникновения температуры. Но они используются и в том случае, когда субфебрилитет присутствует, но причина его развития – физиологична.
Беременность сама по себе вызывает гормональный стресс в организме, нарушает баланс между гормонами, в результате возникает гипертермия. Это норма, поэтому меры профилактики сохраняют свою актуальность для того, чтобы она не превратилась в патологию.
И еще один момент: профилактика очень важна для женщин, вынашивающих младенца и имеющих в анамнезе пиелонефрит. Начало беременности всегда проходит с риском его обострения, присоединившаяся без профилактических мер инфекция усугубляет такое состояние. Поэтому беременным женщинам необходимо постоянно контролировать свою температуру, и в случае ее повышения срочно обращаться за консультацией к лечащему врачу.
