Нарушение в процессе дыхания физиологического или патологического характера – это одышка. Ее можно не замечать, если она сопутствует физическим нагрузкам, игнорировать, пока она не нарушает комфортное существование пациента, но тем не менее, врачи убеждены, что это – серьезнейший сигнал, свидетельствующий в пользу развития негативных процессов в организме. Поэтому проявление диспноэ при ходьбе или переедании, например, уже повод обращения к специалисту.
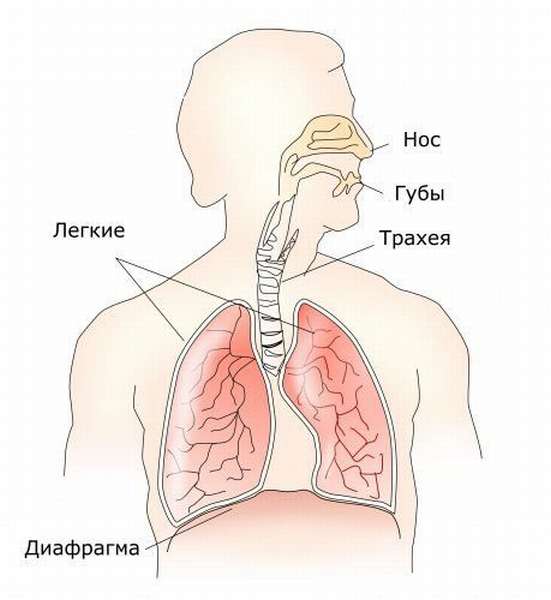
Суть вдоха-выдоха и диспноэ
Физиологический процесс газообмена между внешней и внутренней средой, во время которого кровь наполняется кислородом, а из органов и тканей удаляется отработанный углекислый газ – получил название дыхания. Это важнейшая способность организма, без которой невозможно его существование. Патогенез действия – сложные превращения, в которых принимают участие органы дыхания.
Воздухоносные пути это: носоглотка, трахея, бронхиальное дерево, легкие. Регулирует их работу дыхательные мышцы. Поддерживают – грудина и ребра. Воздуху из атмосферы приходится при каждом вдохе, вызванном сокращением дыхательных мускулов, преодолевать долгий путь от носовых ходов до альвеол легких. Цель вдоха принести в легкие кислород. В альвеолах происходит перераспределение газов крови: они отдают кислород главной биологической жидкости организма и поглощают углекислый газ, выводя его наружу при выдохе.
Кровь же, обогащенная кислородом, по легочным венам попадает в левое предсердие, затем в левый желудочек, аорту и далее по артериям – ко всем органам и тканям. Газообмен происходит на уровне капилляров – самых маленьких сосудов кровотока, которые кровоснабжают любую ткань или орган. Отработанный углекислый газ от них собирается в вены. Они доставляют его к альвеолам, которые и выводят его из организма.
Если сказать совсем коротко, то дыхание – это вдох и выдох. При вдохе мышцы сокращаются, проталкивая кислород к альвеолам. При выдохе – расслабляются, позволяя артериолам принять углекислый газ и передать его воздухоносной трубке для удаления из организма.
Норма составляет от 16 до 20 дыхательных движений. Все, что сверх этого называют одышкой.
Классификация
Физиологическим считается диспноэ при физической нагрузке и беременности. Все остальное – спутник патологических изменений.
По типу нарушения дыхания принято классифицировать одышку на инспираторную – трудно вздыхать, экспираторную – тяжело выдыхать, и смешанную. Инспирация объясняется сужением просвета воздухоносных путей крупного калибра на разном анатомическом этапе вывода. Так бывает при простуде, ОРЗ, ОРВИ, травмах, воспалении, опухолях, инородном теле.
Экспирация – затрудняет выдох и формируется при спазме бронхиол. Сопровождает такая нехватка воздуха обструкцию бронхов, эмфизему. Смешенная форма характерна для сочетанной сердечно-легочной патологии.
Кроме того, принято разделять все типы одышки на сердечную, легочную, аллергическую и иного характера.
БезОков рекомендует: степень тяжести одышки
Врачи еще разделяют одышку по степени тяжести и коррелируют ее со специальной шкалой MRS, представленной в таблице.
Степень одышки Проявления Нулевая Чистая физиология при чрезмерной физической нагрузке, интенсивном беге. Первая Легкое диспноэ, быстрый темп движения, подъем в лестницу. Вторая Средняя тяжесть – при обычной ходьбе. Третья Тяжелое диспноэ – остановки каждые несколько минут при обычном движении, характерна в старости. Четвертая Диспноэ в покое.
Сердечное диспноэ
Как правило такая одышка – следствие хронических патологий сердца, является важным симптомом, позволяющим судить о недостаточности миокарда. Она часто случается по ночам и относится к инспираторной или смешанной разновидности.
Причины
Заболевания, провоцирующие сердечную одышку, представлены в таблице.
Название патологии Ее триггеры Дополнительная симптоматика Неспособность мышцы сердца качать кровь в нужном ритме и с достаточной силой, что приводит к метаболическим нарушениям в работе внутренних органов СН. Развивается патология в результате:
- воспаления слоев сердечной мышцы,
- миокардиопатии,
- пороков,
- НРС,
- гипертонии.
Визуализируется:
- синюшность кожи,
- ночной кашель,
- кровохарканье,
- никтурия – частое мочеиспускание в ночное время,
- ортопноэ – трудное дыхание лежа.
ОКС, нестабильная стенокардия с исходом в ОИМ. Встречается при атеросклерозе или тромбоэмболии коронарных сосудов. Симптомы: острая, иррадиирующая боль за грудиной, диспноэ, бледность кожи, обморок. Пороки мышцы и магистральных сосудов с нарушением кровотока. Врожденные пороки – результат внутриутробного инфицирования, приобретенные – следствие инфекционного эндокардита, люэса, ревматизма.
К ним относят:
- незакрытое овальное окно между предсердиями,
- щель между желудочками,
- незакрытый боталлов проток,
- сужение аорты,
- стеноз или пролапс клапанов сердца.
Проявления:
- диспноэ,
- цианоз и бледность кожи,
- головные боли,
- обмороки,
- отставание в развитии.
Кардиопатия – гипертрофия стенок сердца или дилатация его камер. Различают идиопатическую или первичную патологию, причина которой неясна и вторичную на фоне гипертонии, ИБС, амилоидоза, интоксикации, ХСН. Симптоматика: одышка, головокружение, подкашливание, тахикардия, высокая утомляемость, бледность кожи с исходом в СН и ОИМ. Миокардит – воспаление сердечной мышцы. Вирусно-бактериальной атаки, ревматизм, системные коллагенозы, аутоиммунные процессы, прием медикаментов, вакцинация. Симптомы: диспноэ, слабость, разбитость, потеря работоспособности, боль. Перикардит – воспаление околосердечной капсулы. Триггеры аналогичны миокардиту. Характерный симптом одышка в горизонтальном положении. Гемоперикардит – нарушение работы перикарда из-за патологического скопления жидкости. Острый процесс развивается при травмах, хронический – как осложнение перикардита. Тяжелейшая одышка с сердцебиением и резким падением артериального давления. ВСД (вегетососудистая дистония) – требует дифференциального диагноза с целью установления первопричины. Возникновение происходит на фоне слабости сердечно-сосудистой системы с акцентом на нестабильность сосудистой стенки. Кровеносные сосуды способны реагировать даже на погоду: дождь, облачность, снегопад – любые перепады атмосферного давления. Диспноэ сопровождается головной болью, слабостью, перепадами давления, гипотермией, головокружением, обмороками, потливостью, другими вегетативными проявлениями.
Диагностика
Алгоритм обследования пациента следующий:
- Физикальный осмотр: учитывается характер и степень тяжести одышки, наследственность, данные аускультации, перкуссии, цвет кожи.
- ОАМ, ОАК, биохимия: по гемоглобину судят о гипоксии, СОЭ свидетельствует о воспалении, лейкоциты – об инфекции, тромбоциты – о системе свертываемости крови. Липодограмма говорит о нарушении жирового обмена, АСТ – о повреждении миокарда, ЛДГ и тропонины – о некрозе участка миокарда, ЛФК – об остроте ИМ, коагулограмма и баланс электролитов – о риске аритмии, кислая фосфотаза прогнозирует тяжесть течения инфаркта. Урину исследуют рутинно.
- УЗИ проводят для точной диагностики поражения клапанов (митрального и аортального) двумя способами: трансторокально с поверхности грудной клетки и через пищевод.
- Рентгеновский снимок определяет размеры, форму сердца, застойные явления в магистральных сосудах, аневризму, признаки пороков.
- КТ, МРТ: первая определяет пороки сердца, вторая – устанавливает функциональный потенциал органа. МРТ не проводят при установленном кардиостимуляторе.
- ЭКГ, Холтер позволяют установить состояние сердца на данный отрезок времени, визуализирует изменения в прошлом.
- Велоэргометрия – оценивает толерантность сердечной мышцы к физическим нагрузкам. Не проводят тест при: ОИМ, эмболии артерий, нестабильной стенокардии, ХПН, на последнем реместре беременности, нарушении в системе проводимости миокарда.
- Коронарография – обследует просвет коронаров с контрастом.
- Катетеризация камер миокарда определяет концентрацию кислорода в кровотоке.
Лечение
Комплексная терапия купирования симптома диспноэ направлена на ликвидацию триггеров, которые вызвали одышку. Используют группы препаратов, представленных в таблице, кислородотерапию и народные прописи, хирургическое вмешательство по показаниям.
Класс Средство Как купируется проблема? Диуретики Триампур, Гипотиазид, Фуросемид. Выводят лишнюю жидкость, уменьшая нагрузку на миокард. АТФ-блокаторы Ренитек, Ко-ренитек, Эналаприл. Сужают просвет расширенных капилляров и нормализуют АД. Препятствующие работе ангиотензивных рецепторов Телмисартан, Валсартан, Эпросартан. Ангиогипотензивный результат. В-блокаторы Блокарден, Тензол, Обзидан. Урежают ритм сердечных сокращений. Анитальдестерновые средства Спиронолктон, Инспра, Верошпирон. Проявляют мочегонное, калийсохраняющее свойство. Гликозиды Строфантин, Дигоксин, Коргликон. Стимулируют метаболизм, купируют застой, являются кардиотоником. Антиаритмические препараты Хинидин, Лидокаин,Метапролол, Бисапролол, Верапамил. Нормализуют частоту сердечных сокращений. Сосудорасширяющие средства Лазортан, Телзап, Карведилол. Нормализуют кровоток и АД.
Кислородотерапия осуществляется стационарно с помощью маски, подушки, оксигенаторов. Из лекарственных трав патогенетичны: боярышник (тонизирует и нормализует кровообращение), мята, валериана и мелисса (успокаивают), рыбий жир и календула (балансируют частоту сердечных сокращений).
Хирургия задействована только при отсутствии результата консервативной терапии. Применяют:
- Шунтирование коронаров – восстановление коронарного кровотока.
- Коррекция клапанов – устраняет пороки сердца.
- Постановка водителя ритма.
- Пересадка органа.
Диспноэ легочного генеза
Нарушение глубины и частоты дыхания диагностируется и корректируется по выверенным алгоритмам.
Триггеры
Одышка по причине патологии легких развивается вследствие воспаления, инородного тела, травм, инфекций.
Патология Причины, вызывающие ее Дополнительные симптомы Обструкция легких: легочное сердце и дыхательная недостаточность, хронические рецидивирующие бронхиты. К ХОБЛ приводит:
- увлечение сигаретами (практически в 100%),
- неблагополучная экология,
- рецидивирующее воспаление бронхиального дерева,
- респираторные заболевания.
Диспноэ при обструкции всегда сопровождается продуктивным (влажным) кашлем с клокотанием в легких и бронхах. Астма – возникающая нехватка воздуха на фоне патологических процессов разного генеза заставляет пациента задыхаться. Бронхиальное спастическое воспаление из-за:
- наследственной предрасположенности,
- сенсибилизации организма,
- профпатологии,
- курения.
Симптоматикой астматического диспноэ являются эпизодические приступы удушья, кашель с малопродуктивной мокротой, паника. Эмфизема – необратимое расширение альвеол легких. Есть два главных триггера патологии:
- ХОБЛ,
- недостаток альфа-1-антитрипсина, который вырабатывается в печени для защиты легких от эластазы, разрушающей ткань легкого.
Симптоматика:
- бочкообразная грудная клетка с расширенными межреберными щелями,
- продуктивный кашель,
- акроцианоз.
Воспаление паренхимы и корней легких. Причиной является инфицирование патогенной микрофлорой разного характера от кокков до простейших и вирусов. Пневмония сопровождается: высокой температурой, слабостью, кашлем разного характера и генеза. Нарушение целостности плевры (гидро- и пневмоторакс) – скопление крови, экссудата или воздуха в плевральной полости. Бывает открытым – при сообщении с внешней средой, и закрытым, внутренним. Возникает спонтанно, при врачебной ошибке во время операции и при травме. Характерно: боль, диспноэ, асимметрия грудной клетки, приступы кашля, тахикардия, обморок, синюшность или бледность дермы. При гемотораксе происходит смещение органов средостения. Тромбоэмболия ЛА – перекрытие жировым эмболом или тромбом ее просвета. Причина: атеросклероз, нарушение системы свертываемости крови, опухоль, воздух в шприце. Симптоматика: болевой синдром, учащенное сердцебиение, примесь крови в мокроте, обморок, шок. Аспирация – попадание в воздухоносные пути жидкости, чужеродного тела. Чаще всего триггером становится травма или неосторожность в быту. Основные симптомы:
- экспираторное диспноэ,
- кашель,
- удушье,
- обморок,
- шумное дыхание, слышное на большом расстоянии.
Онкология. Опухолевый рост или метастазирование разрушают структуру бронхиального дерева, вызывая диспноэ. Симптоматика:
- кашель,
- общая слабость,
- гипергидроз,
- потеря веса.
Диагностика
Алгоритм прост:
- Сбор анамнеза, аускультация, перкуссия.
- ОАК, ОАМ, биохимия (СРБ, гаптоглобин, альбумины-глобулины).
- D-димеры – части фибрина, осуществляющие процесс образования тромбов.
- Рентген, КТ, МСКТ, МРТ.
- Сцинтиграфия кровоснабжения и вентиляции – в/в введение или вдыхание изотопов, излучение которых фиксируется датчиком и на этом основании определяется локализация эмбола.
- Пульсоксиметрия – определение насыщенности крови О2.
- Бодиплетизмография – дополняет спирографию и определяет функциональный потенциал легких.
- Спирометрия – измерение ФВД.
- Микроскопия и бакпосев мокроты.
- Бронхоскопия – визуализация бронхов эндоскопически, торакоскопия – исследование плевральной полости эндоскопом.
- Осмотр гортани ларингоскопом.
- УЗИ применяется исключительно по показаниям: плевриты, опухоли, абсцедирование, туберкулез.
Лечение
Включает медикаментозную терапию, хирургическое вмешательство и нелекарственные способы купирования одышки. Лекарства представлены таблично.
Класс лекарств Препараты Суть действия Адреномиметики Вентолин, Изопреналин, Сальметерол. Таблетки улучшают бронхиальную проводимость. Холиноблокаторы Атропин, Скополамин, Гоматропин, Беродуал. Блокируют активность парасимпатических нервов и снимают бронхоспазм. Метилксантины Эуфиллин, Теофиллин. Расслабляют бронхи. Антибиотики разных групп Пенициллинового ряда, Левофлоксоцины, Амоксиклав, Ципролет. Антибактериальное действие, снятие воспаления. Гормоны Преднизолон, Дексаметазон, Плибекорт. Наиболее эффективно подавляют воспаление, замещают собой иммунную систему.
Немедикаментозное купирование диспноэ состоит в использовании:
- дыхательной гимнастики,
- иммунизации,
- санации очагов фокальной и перифокальной инфекции,
- отказе от вредных привычек, в том числе курения кальяна,
- оксигенации организма кислородными ингаляциями.
Хирургическое вмешательство проводится по показаниям и заключается в:
- Торакоцентезе – пункции плевры.
- Оперативной торакотомии.
- Дренировании.
- Иссечение части легкого при эмфиземе.
- Пересадке легких (в случае прогноза, сопряженного со смертью).
Диспноэ в результате анемии
Существует вероятность снижения концентрации гемоглобина в крови, гематокрита и красных кровяных телец при каком-то заболевании или в качестве самостоятельной патологии. Суть: гипоксия органов и тканей.
Причины
Наиболее часто анемия развивается в результате причин, представленных в таблице.
Заболевание Причина Гипо- или авитаминоз из-за недостатка питательных веществ в организме, необходимых для гемопоэза. Появляется при:
- вегетарианстве,
- диетах,
- некачественное питание.
Патология всасывания. Это следствие:
- мальабсорбции,
- резекции доли желудка или кишечника,
- хронического воспаления тонкого кишечника.
Высокая потребность в белках, жирах, углеводах. Периоды роста, вынашивания младенца и грудного вскармливания. Кровотечение. Травмы, ЯБЖ и 12-перстной кишки, донорство, нарушение в системе свертываемости крови, месячные. Лекарственная терапия. Анемию могут вызвать: антибиотики, антивирусные, противомалярийные и антиэпилептические средства, антипсихотики. Глистная инвазия. В группу риска включены:
- анкилостомы,
- цистицеркомы,
- аскариды,
- некатороз.
Опухоль. Анемия – следствие массивных кровопотерь при разрушении сосудов опухолевым ростом. Интоксикация. Отравление солями тяжелых металлов, алкоголем (похмелье), метаболитами злокачественных новообразований при химиотерапии. Наследственность. Анемия – результат генной поломки: деструкция мембраны эритроцитов, структуры гемоглобина, ферментных систем. Аутоиммунные процессы. Системные коллагенозы, взывающие деструкцию сосудов.
Диагностика
Заключается в проведении общего анализа крови, результаты которого приведены таблично.
Тестирование Норма Анемия HB У женщин: 120+20 г/л.
У мужчин: 130+30 г/л. Заметное понижение уровня. Красные кровяные тельца У женщины: 3,5-4,5х1012/л.
У мужчин: 4-5х1012/л. Резкое снижение количества. Объем эритроцитов От 80 до 100 фемтолитров (верхняя граница нормы – 105) без гендерного деления. Снижение при железодефицитной анемии и повышение – при бластной. Гематокрит У женщин: 34-46%.
У мужчин: 40-50%. Снижение концентрации. Пластинки тромбоцитов От 175 до 355% без гендерного деления. Снижение количества. Ретикулярные клетки У женщин: от 0,1до 2,5%.
У мужчин, от 0,3 до 2,0%. Повышение свидетельствует о талассемии, гемолизе эритроцитов, начальной стадии коррекции патологического процесса.
Дополнительно назначается:
- Уровень сывороточного железа – выявляет железодефицитную анемию.
- Концентрация В12 – одноименная анемия.
- Оценка железосвязывающей способности крови.
- Пунктат костного мозга.
- Билирубин крови.
- Осмотическая устойчивость красных кровяных клеток.
- Кал на яйца глист.
Лечение
Терапия патологического состояния обязана удовлетворять следующим принципам:
- Санация очагов соматических инфекций.
- Рациональное сбалансированное питание. Качественная еда.
- Прием железосодержащих препаратов (важно учитывать тип анемии): Сорбифер, Аминокапроновая кислота, Суфер, Гемофер, Феррум лек.
- Использование Цианокобаломина и Фолиевой кислоты в целях профилактики.
- Гемостаз: капельницы с аминокапроновой кислотой.
- Переливание крови.
- Гормонотерапия при аутоиммунном генезе анемии.
Анемию можно считать купированной, если: на 21 сутки гемоглобин нормализуется, эритроциты балансируются, исчезает ретикулоцитоз через неделю и уходит клиническая симптоматика (диспноэ). Пациент вылечивается.
Другие виды одышки
Кроме трех основных форм диспноэ различают еще ряд состояний, приводящих к одышке.
Тип диспноэ Суть процесса Неврогенный (психогенный) Сопровождает неврозы, стресс, остеохондроз и панические атаки. Инспираторная. Суть – синдром гипервентиляции в результате психосоматических изменений (обострений уже имеющихся патологий). Эндокринная Суть – нарушение работы щитовидки: гипотиреоз, гипертиреоз, задержка месячных из-за гормонального сбоя (климакс), набор избыточного веса, ожирение и развитие одышки из-за недостатка кислорода тканям организма при повышенной нагрузке на сердце. Второй вариант – компенсаторная одышка из-за ускоренного метаболизма при гипертиреозе и гипоксии в результате этого. Третий вариант – СД, в результате которого возникают сосудистые патологии, гипоксия и нейропатия. Последняя вызывает интоксикацию и усугубляет ситуацию. Обменного генеза Врожденные нарушения метаболизма приводят к одышке через развитие тяжелых болезней, связанных с кровопотерей и развитием анемии. Кроме того, цирроз печени, в результате которого прекращается синтез многих ферментов провоцирует диспноэ. в основе – алкогольная зависимость. Одышка при беременности, возникает в большинстве случаев в третьем триместре Чаще всего – физиологическое явление: растущий плод давит на диафрагму и тормозит ее свободные движения, вызывая одышку. Кроме того, резко растет объем циркулирующей крови, что дает дополнительную нагрузку на миокард. Поскольку сердце и легкие взаимосвязаны, компенсаторно увеличивается частота дыханий. Если же диспноэ при беременности носит постоянный характер – нужна консультация врача. Иногда одышка возникает и при грудном кормлении из-за высоких физических нагрузок молодых мам. Детская одышка Новорожденные имеют высокую частоту дыхания, но по мере взросления она урежается и к 25 годам достигает показателей взрослого. До полугода ЧД = 60, в год = 50, до 5 лет = 40, до 25 =20. Определяют частоту дыхания во время сна ребенка.
Причиной патологии является:
- респираторный дистресс,
- инфекции,
- анемия,
- ложный круп,
- пороки сердца,
- аллергия.
Аллергическая Возникает на фоне инсоляции, гипертермии, переохлаждения, сенсибилизации организма, приема медикаментов, продуктов питания (мед, цитрусовые). Действенным способом купирования считают антигистамины: Супрастин, Диазолин, Тавегил.
Лечение дома
Если известна причина асфиксии и не требуется ее срочной коррекции, в домашних условиях применяют следующий алгоритм купирования:
- Медленное глубокое дыхание через брюшную полость в течение 10 минут, в положении лежа на спине.
- Дыхание с поджатыми губами механически замедляет темп вдоха-выдоха. Выполняется 10 минут, сидя с опущенными плечами.
- Определение удобной позы при одышке: сидя, лежа, стоя. Нельзя делать резких движений.
- Применение вентилятора.
- Еще один метод – паровые ингаляции с травами.
- Чашечка горячего кофе: кофеин способен быстро расслабить бронхи.
- Имбирный чай, особенно, если одышка респираторно-вирусная: корень убивает вирус RSV.
Профилактика
Она делится на первичную и вторичную.
Первая – устраняет триггеры одышки. Корректирует лишний вес, двигательную активность, вредные привычки. Очень важно диспансерное наблюдение у врача, помогающее контролировать развитие патологического процесса, проводить курсовую терапию при необходимости.
Астматикам рекомендуется овладеть дыхательной гимнастикой по методу Бутейко для предупреждения внезапного наступления диспноэ специальными упражнениями. Показано принятие и гомеопатических средств по рекомендации врача, особенно беременным в случае необходимости.
Вторичная профилактика предполагает лечение основного заболевания, вызвавшего диспноэ. Рекомендовано использование небулайзера в домашних условиях, физиопроцедуры амбулаторно.
Одним из его этапов является санаторно-курортное купирование патологического процесса: целебный воздух, минеральные воды, бальнеологические процедуры, грязелечение, ванны, физиотерапия, пиявки. Особенно ценен такой способ профилактики для пожилых пациентов, детей любого возраста и женщин, вынашивающих младенцев.
