Ацетонурия – это накопление кетоновых тел в составе мочи в количестве, превышающем 30 мг в сутки. Считается, что уровень ацетона в моче, соответствующий норме, невозможно определить лабораторными методами. Норм как таковых нет, и результат анализа отмечается крестами, а не цифрами.
Повышается ацетон в моче в тех случаях, когда жиры и белки во время метаболизма не проходят полного процесса распада и образуются так называемые кетоновые тела:
- оксимасляная кислота,
- ацетон,
- ацетоуксусная кислота.
Нормальным считается выведение ацетона с мочой в предела 30 мг/сутки. В настоящий момент ацетонурия широко распространена среди пациентов всех возрастов в сравнении с более ранними данными.

От чего возникает?
Причины возникновения ацетонурии у взрослых и детей могут отличаться.
У взрослых
Причинами ацетонурии у взрослых чаще всего являются:
- рацион питания с преобладанием белков и жиров,
- голодание,
- строгая диета,
- гельминты,
- злоупотребление алкоголем,
- злокачественные новообразования желудка,
- сахарный диабет в стадии декомпенсации любого типа,
- анемия,
- инфекционные заболевания,
- анемия,
- церебральная кома,
- гипертиреоз, тиреотоксикоз,
- болезнь Иценко-Кушинга,
- физические нагрузки,
- эфирный наркоз.

У детей
Чаще всего в детском возрасте эта проблема возникает с 1 до 5 лет и имеет проявления в виде ацетонемического криза, возникновение которого происходит в результате ацетонемии – повышения количества ацетона в крови ребенка:
- диспепсические явления: тошнота, неукротимая рвота, диарея, отсутствие аппетита и отказ от еды,
- интоксикационные проявления: слабость, вялость, повышение температуры,
- симптомы поражения нервной системы: головная боль, ступор, потеря сознания,
- обезвоживание,
- увеличение печени,
- увеличение частоты дыхания,
- запах ацетона изо рта.

Характерные для детского и подросткового возраста причины повышения уровня ацетона:
- рацион питания с преобладанием белков и жиров,
- недостаток углеводов в организме,
- голодание,
- хронические заболевания органов пищеварения,
- гельминты,
- нарушения функционирования поджелудочной железы,
- генетическая предрасположенность,
- строгая диета,
- переохлаждение,
- стресс,
- сахарный диабет,
- избыток гормонов надпочечников или щитовидной железы,
- физические нагрузки,
- диатез,
- дизентерия,
- бесконтрольный прием антибиотиков.
При беременности
Основной причиной этого патологического состояния у беременных женщин является токсикоз — рвота, которая характеризуется нарушением метаболических процессов в организме и проявляется в первой половине беременности. Также причиной ацетонурии у беременных может быть:
- психологический стресс,
- неправильное питание и употребление токсичных пищевых добавок,
- неблагоприятная экологическая обстановка,
- снижение иммунитета.
Ацетонурия во время беременности является признаком различных заболеваний, которые могут негативно сказаться как на здоровье самой женщины, так и оказать тератогенный эффект на ребенка в ее утробе. Поэтому при установлении беременности так важно вставать на учет в женской консультации, регулярно сдавать анализы и проходить обследования, чтобы на самом раннем этапе выявить и скорректировать нарушения.

Ацетон в моче при сахарном диабете
Ацетонемия, приводящая к ацетонурии, у людей с сахарным диабетом – это следствие нарушения обмена глюкозы, несмотря на ее повышенный уровень в крови (гипергликемия), она не доставляется к органам и тканям, что приводит к расщеплению жиров и образованию кетоновых тел, в том числе ацетона.
Во избежание этой ситуации при наличии сахарного диабета необходимо:
- соблюдать диету, назначенную врачом,
- контролировать уровень глюкозы в крови,
- своевременно принимать лекарства: сахароснижающие средства или инсулин.
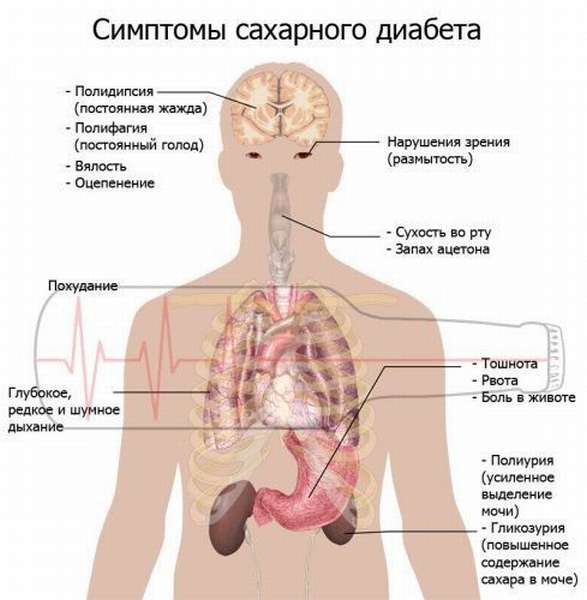
Симптомы
Ацетонурия проявляется повышенным выделением ацетона с мочой, которое выявляется при лабораторных исследованиях. Помимо этого, ее сопровождают:
- утомляемость,
- слабость,
- тошнота,
- рвота,
- высокая температура,
- нарушение сознания,
- запах ацетона изо рта,
- бледность,
- боли в животе,
- обезвоживание,
- увеличение печени,
- синяки под глазами,
- сухость во рту,
- отказ от еды,
- нарастающая жажда,
- учащенное дыхание,
- нарушение сна,
- кома.
Диагностика
Современная медицина для определения наличия ацетона в моче и измерения его уровня предлагает следующие методы:
- тест-полоски,
- лабораторный анализ мочи на обнаружение ацетона.
Тест на ацетон в моче
Выявление ацетона посредством тест-полосок является экспресс-методом, что делает доступным его применение в домашних условиях. Приобрести тест-полоски можно в аптеке. Для проведения необходимо:
- собрать мочу в чистый сухой контейнер,
- поместить в контейнер полоску на 5 секунд,
- положить ее на сухую ровную поверхность на 5 минут,
- сравнить цвет тест-полоски со шкалой на упаковке.
- розовое окрашивание говорит о количестве ацетона в моче в пределах, не требующих экстренной госпитализации,
- окрашивание в фиолетовый или темно-красный цвет говорит о высоком уровне ацетона, требующем стационарного лечения.
Рекомендуется проводить тест в утренние часы в течение трех дней.
Этот метод не дает показателей точного количества ацетона в моче, однако этого достаточно, чтобы определить, есть ли у человека ацетонурия.
Лабораторный анализ
Анализ для определения уровня ацетона производится исключительно в лабораториях после назначения врача. Чтобы сдать этот анализ следует утром собрать мочу в чистую, сухую и желательно стерильную баночку. В аптеках можно приобрести специальные контейнеры. Результат анализа обозначается минусом или плюсами и интерпретируется следующим образом:
- «–» – ацетон в моче не обнаружен,
- «+» – слабоположительная реакция,
- «++» – положительная реакция,
- «+++» – положительная реакция,
- «++++» – резкоположительная реакция.
При выявлении резкоположительной реакции на ацетон пациент остро нуждается в специализированной медицинской помощи и стационарном лечении.
К какому врачу обращаться при ацетоне в моче?
При обнаружении симптомов ацетонурии и определении ее высокого уровня в моче методом тест-полосок необходимо незамедлительно обратиться к участковому врачу, который назначит полное разносторонне обследование, консультации других специалистов.
В зависимости от того, какое состояние явилось причиной ацетонурии и его стадии, рекомендуются консультации специалистов:
- эндокринолог: заболевания щитовидной железы и тиреотоксикоз, сахарный диабет,
- инфекционист: инфекционные заболевания,
- иммунолог/аллерголог: снижение иммунитета,
- нарколог: алкогольная интоксикация,
- гастроэнтеролог: заболевания пищеварительной системы,
- паразитолог: гельминты,
- невропатолог: неврологические осложнения, кома,
- гематолог: анемия,
- хирург: хронические заболевания пищеварительной системы, опухоли и онкологические заболевания,
- онколог: онкологические заболевания,
- диетолог: неправильное питание, гормональные заболевания, болезни желудочно-кишечного тракта, анемия.
Какие анализы и обследования может назначить врач?
Назначение анализов врачом производится в зависимости от симптоматики и жалоб, предъявляемых пациентом, для подтверждения, уточнения или опровержения диагноза, послужившего главной причиной.
Всем пациентам назначают:
- общеклинический и биохимический анализ крови,
- определение глюкозы и холестерина в крови натощак,
- анализ мочи,
- ЭКГ,
При сахарном диабете назначаются:
- глюкозотолерантный тест,
- измерение уровня С-пептида в крови натощак, гликозилированного гемоглобина, глюкозы в моче,
- УЗИ органов брюшной полости,
- реоэнцефалография,
- сцинтиграфия поджелудочной железы,
- МРТ.
При заболеваниях щитовидной железы:
- исследование тиреоидных гормонов: трийодтиронин (Т3) и тироксин (Т4),
- определение уровня гормонов гипофиза: ТТГ (тиреотропный гормон),
- УЗИ щитовидной железы,
- рентгенография турецкого седла,
- сцинтиграфия щитовидной железы с технецием,
- пункция щитовидной железы,
- КТ.
При инфекционных заболеваниях и гельминтных инвазиях:
- бактериологический посев,
- различные иммунологические методы (иммуноферментный анализ, ПЦР, реакция торможения гемагглютинации, иммунофлюоресценции, непрямой гемагглютинации),
- кал на яйца глист,
- УЗИ органов брюшной полости,
- рентгенография легких.
При алкогольной интоксикации:
- уровень алкоголя в крови,
- УЗИ поджелудочной железы.
При беременности:
- анализ мочи на белок,
- анализ крови на электролиты,
- коагулологическое исследование крови – определение свертываемости крови.
При заболеваниях пищеварительной системы:
- анализ крови на амилазу и диастазу,
- анализ мочи на амилазу,
- ФЭГДС с биопсией,
- УЗИ органов брюшной полости,
- ректороманоскопия,
- колоноскопия,
- ирригоскопия,
- рентгенологическое исследование с бариевой взвесью,
- копрологическое исследование.
Также могут быть назначены:
- аллергические пробы,
- бензидиновая проба Грегерсена,
- определение трансферрина, ферритина и общей железосвязывающей способности в крови,
- анализ на онкомаркеры,
- стернальная пункция,
- пункция костного мозга,
- МРТ,
- ЯМР,
- ПЭТ,
- диагностическая лапароскопия и другие исследования.
Лечение ацетонурии
Лечение этого состояния имеет 2 направления:
- устранение причины – лечение диабета, инфекционных заболеваний, тиреотоксикоза и других заболеваний,
- нормализация кислотно-щелочного баланса.
Для восстановления баланса метаболизма используется:
- оральная регидратация: питье щелочной воды без газа, прием препаратов – Регидрон, Орсоль.
- выведение токсинов лекарственными средствами: Активированный уголь, Белый уголь, Сорбекс,
- диетотерапия.

Диета
Для устранения отклонений в кислотно-щелочном балансе и уменьшения последствий необходимо нормализовать рацион пациента. Следует исключить из питания:
- алкоголь,
- жирную пищу,
- консервированные продукты,
- жареные блюда,
- пряности,
- цитрусовые,
- бананы,
- сладкое.
Разрешенные при ацетонурии продукты:
- нежирное мясо,
- нежирная рыба,
- овощные супы,
- овощи,
- каши и крупы,
- фрукты,
- морсы,
- соки,
- компоты.

Предпочтительный способ обработки пищи – варение или приготовление на пару.
Чтобы предотвратить появление побочных эффектов и нежелательных осложнений, не рекомендуется использовать лекарственные средства без предварительной консультации и назначений врача.
