Анатомическое строение мочеполовой системы женщин обуславливает тот факт, что пиелонефрит при беременности является наиболее частым заболеванием, которое диагностируется в 10% случаев. Опасность патологии заключается в том, что инфицирование оказывает неблагоприятное влияние не только на организм будущей мамы, но и на нормальное развитие плода. Предупреждение инфекции – основная задача врача, а в случае ее развития – ранняя диагностика и лечение.
Что нужно знать будущей маме?
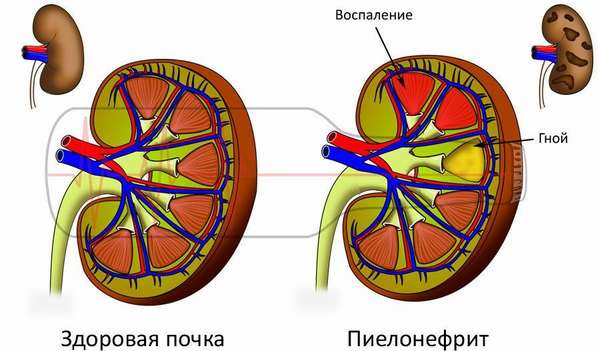
Пиелонефрит – это воспаление паренхимы и чашечно-лоханочной системы почки. Он может быть первичным, то есть, возникает сам по себе, без фоновой патологии или вторичным – обострение после перенесенного заболевания почек с нарушением оттока урины. Возникает пиелонефрит остро, во время беременности любого срока или проявляется как обострение уже существующей патологии. Поражает одну или сразу обе почки, причем увеличивающаяся матка беременной сдвигается вправо и давит на правую почку, поэтому пиелонефрит в период вынашивания плода чаще – правосторонний.
Течение заболевания – латентное или с симптомами серозно-гнойного поражения (самый опасный вариант), может быть на фоне гипертонии, с развитием почечной недостаточности. Скудность симптоматики предполагает ответственность врача при наблюдении за беременной и внимательное отношение к себе будущей мамы.
Пиелонефрит беременных может развиться не только в период вынашивания плода, но и в процессе родоразрешения, в послеродовом периоде. Если заболевание возникает во время первого триместра, то это наиболее опасно, поскольку острое воспаление вызывает интенсивный болевой синдром по типу почечной колики, быстро прогрессирует и может привести к выкидышу, аномалиям развития или внутриутробной гибели плода.
Будущей маме следует вести себя очень осторожно в этот период: не переохлаждаться, избегать стрессов, травм, выполнять все рекомендации врача. Это связано еще и с тем, что лекарственная терапия, особенно антибиотиками, беременным в это время противопоказана. Пиелонефрит всегда сопровождается интоксикацией, поэтому после перенесенной инфекционной атаки молодой маме нужно быть готовой к тому, что ребенок родится гипотрофичным, с осложнениями от внутриутробной гипоксии, задержкой роста и развития.
Признаки пиелонефрита беременных
Возбудителями инфекции являются микроорганизмы, размножающиеся в урине при ее застое. Пиелонефрит сигнализирует о себе следующими симптомами:
- Высокой температурой, ознобом – признаками распространения воспаления.
- Дизурией и болью при мочеиспускании – свидетельство нисходящей инфекции.
- Болевым синдромом в месте развития патологического очага с обязательной иррадиацией в поясницу.
- Интоксикацией в виде головной боли, тошноты и рвоты.
Важно не спутать эти симптомы с признаками токсикоза беременных, для этого любая боль при беременности требует конкретики, уточнения причины и купирования. Промедление приводит к развитию осложнений вплоть до эклампсии. Есть три степени риска пиелонефрита беременных:
- Риск первой степени или низкий – это неосложненная инфекция, возникшая впервые во время вынашивания плода. Своевременная терапия купирует процесс без последствий. Родоразрешение – физиологическое.
- Риск второй степени или умеренный в 30% становится осложненным процессом. Если этого не происходит, роды завершаются благоприятно, через естественные родовые пути. Развитие осложнений приводит к преждевременному родоразрешению или выкидышу.
- Риск третьей степени или высокий – это пиелонефрит с ХПН, артериальной гипертонией, воспалением унитарного органа. В таком случае беременность прерывают на любом сроке по жизненным показаниям.
Причины
Провоцируют развитие пиелонефрита беременных целый ряд факторов:
- Перенесенный цистит, уретрит, бактериурия или бактериоспермия полового партнера.
- Аномалии строения мочеполовой системы.
- МКБ – за счет обтурации мочеточника и застоя урины с размножением патогенной микрофлоры в ней.
- Восходящая инфекция из влагалища.
- Плохие социальные условия: работа, питание, проживание.
- Обострение эндокринной патологии и хронических соматических заболеваний, ведущее к снижению иммунитета.
Кроме того, нельзя исключить развитие пиелонефрита и после родов. Этому способствует:
- Медленная инволюция (сокращение) матки, которая является входными воротами для инфекции и давит на мочеточники, создавая условия для застоя урины и ее инфицирования.
- Следы прогестерона, который способствует расширению мочеиспускательного канала и мочеточников.
- Остатки последа с гипотонией матки и кровотечением.
- Применение катетеризации мочевого пузыря с развитием травматического воспаления.
- Острая постродовая задержка урины.
- Вторичное инфицирование.
Гестационный пиелонефрит
Воспаление почек, возникшее остро во время вынашивания плода (чаще во втором триместре и справа) известно под названием гестационный пиелонефрит. Вызывает его как патогенная микрофлора, так и условно-патогенная, живущая в организме женщины на постоянной основе. Провоцируют развитие пиелонефрита очаги фокальной и перифокальной инфекции: кариес, ангина, желчный пузырь, которые стимулируют гематогенное инфицирование. Но не исключено и восходящее поражение микробами их инфицированных половых органов: вульвовагинит, кольпит, уретрит.
Механизм развития воспаления прост: увеличивающаяся матка давит на органы мочевыделительной системы, нарушая отток мочи и способствуя размножению патогенных микробов. Именно поэтому чаще врачи встречаются с пиелонефритом во втором и третьем триместре.
Измененный гормональный фон делает мочевые пути гипотоничными, подверженными дискинезии, перегибам, образованию петлей – так действует прогестерон. Беременность провоцирует нефроптоз, нарушает баланс привычной микрофлоры в пользу патогенной. Кроме того, гестационный период сопряжен со снижением иммунитета, что происходит автоматически, чтобы избежать отторжения зародыша, который воспринимается организмом в качестве чужеродного агента. Поэтому чаще пиелонефритом заболевают женщины, забеременевшие в первый раз.
Предрасполагающими к гестационному пиелонефриту факторам относят:
- Перепады температуры окружающей среды.
- Наследственность.
- Эндокринные патологии.
- Бактериурию.
Симптоматика заболевания сводится к следующему: высокая температура, болевой синдром в поясничной области, повышенное АД, дизурия, визуальные изменения мочи. Поставить диагноз может только врач, опираясь на результат анализов: лейкоцитоз в крови и моче, белок и бактерии в урине. Дополнительно назначается посев и УЗИ с Доплером, чтобы визуализировать состояние будущего малыша.
Чем опасен?
Гестационный пиелонефрит опасен и для мамы, и для ребенка. Но, прежде, всего заболевание губительно действует на плод: врожденные пороки развития, выкидыш, внутриутробная гибель плода и преждевременные роды с опасными осложнениями: отслойка плаценты, гипотрофия, внутриутробное поражение нервных стволов. Что касается будущей мамы, перед врачами встает вопрос о способе родоразрешения. На этом этапе важна правильная оценка ситуации, общего состояния беременной и плода. Часто роды заканчиваются кесаревым сечением.

Избежать самого нежелательного сценария, призвана терапия пиелонефрита, что пугает женщину априори: всем известно – антибиотики негативно влияют на плод. Но в этом случае их отрицательное действие, не идет ни в какое сравнение с последствиями нелеченного пиелонефрита. Тем более, что ученые доказали: после 20-ой недели беременности плацента уже практически сформирована и служит естественной охранительной зоной для плода, ограждая его от токсичных антибиотиков.
Диагностика
Серьезность положения требует квалифицированного, качественного и полного обследования для назначения правильного лечения. Проводят следующие исследования:
- ОАК и биохимию: дает представление о состоянии матери (лейкоцитоз на уровне падения гемоглобина)
- Тест по Нечипоренко: количество клеток иммунной системы в урине – показатель интенсивности воспаления.
- ОАМ: уровень протеинурии и лейкоцитурии свидетельствует о степени поражения функции почек.
- Посев мочи на питательные среды дает возможность определить чувствительность возбудителя к антибиотикам.
- УЗИ – визуализирует состояние плода и состояние почек (исследуют две области).
Особенности лечения у беременных
Терапия пиелонефрита – прерогатива врача. Оно всегда осуществляется стационарно и под контролем анализов. Назначают:
- Антибиотики широкого спектра действия, цефалоспорины (Ампициллин, Гентамицин, Оксациллин). Следует подчеркнуть, что Гентамицин назначают только при чувствительности микробов к нему и отсутствия аналогов, поскольку он обладает оттотоксичным эффектом (способен повредить слуховой нерв).
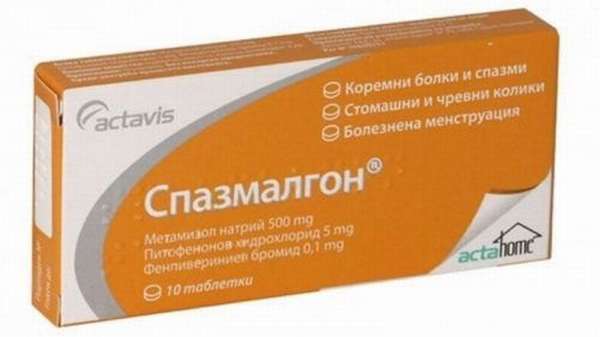
- Спазмолитики и обезболивающие препараты (Спазмалгон, Нурофен). Иногда их с успехом заменяет иглоукалывание.
- Общеукрепляющая витаминотерапия, минеральные комплексы.
- Седативные препараты назначают с большой осторожностью и только растительного происхождения (Валериана, Ново-Пассит).
- Для улучшения оттока урины пациентке прописывают постельный режим в позе на боку (не рекомендуют положение на спине), которая чередуется с коленно-локтевым положением на 10–15 минут по несколько раз в сутки. Если моча не отходит, проводят катетеризацию или дренирование урины из почки.
- Пиурия (нагноение) требует хирургического вмешательства с удалением капсулы органа или всей почки. В этом случае может быть принято решение о прерывании беременности по жизненным показаниям.
- Важнейшими компонентами лечения являются диета и питьевой режим. Из рациона питания исключают все, раздражающее систему пищеварения в индивидуальном порядке. Жидкости нужно потреблять не менее 2,5–3 литров в день под контролем отеков. Запрещаются мочегонные чаи.
- Необходимо исключить все вредные привычки: никотин, этанол. Наркотики и кофеин нефротоксичны.
Лечение народными средствами
Беременность предполагает осторожность в использовании средств народной медицины. Аптечные почечные сборы разрешены только после консультации с врачом. Хорошо зарекомендовали себя шиповник, клюква, брусника. Из них варят компоты, морсы. А вот из отваров предпочтительны только овсяные, которые, обладая противовоспалительными свойствами, никак не действуют на тонус матки. И готовятся просто: 1 стакан овсяной крупы заливают литром чистой, холодной воды и кипятят 2 часа. Остужают, процеживают и пьют по полстакана перед каждой едой. Эффект – отличный, безопасность – полная.
Как жить и вынашивать ребенка?
Беременность обязывает женщину вести здоровый образ жизни. Пиелонефрит – не приговор, но вносит свои коррективы. Острое воспаление почек предполагает постельный режим первую неделю и увеличение объема употребляемой жидкости (более 2 л) на весь период болезни. Любая форма заболевания требует диеты с преобладанием овощей и фруктов при ограничении острых, жирных, кислых блюд. Супы, только сваренные на втором бульоне (первый – выливают). Жареному нужно сказать твердое «нет», отдать приоритет вареному, запеченному, приготовленному на пару. Соль – не более 5 г в сутки. Витаминные комплексы – обязательны. Движение – необходимо: прогулки пешком способствуют оттоку мочи.
Профилактика
Предупреждение пиелонефрита заключается в соблюдении простых правил:
- Специальные комплексы упражнений и прогулки на свежем воздухе с целью исключения застаивания мочи и возникновения воспаления: укрепление мышц спины и поднятие тонуса органов.
- Если в анамнезе – заболевания почек, весь период вынашивания младенца требуется строгое соблюдение диеты, стимулирующей отток урины.
- Питьевой режим, рекомендованный врачом.
- Беременной женщине нужно следить, чтобы выделение мочи из пузыря происходило не реже, чем через 3–4 часа. Это профилактика застоя урины, которая является почвой для размножения микробов и причиной воспаления.
Выполнение рекомендаций способно предотвратить развитие пиелонефрита. Однако первые же симптомы неблагополучия должны стать поводом для посещения врача.