При беременности организм женщины подвержен дополнительной нагрузке, все органы и системы работают в усиленном режиме, особенно почки. В этот период повышается риск различных заболеваний, одно из которых – гломерулонефрит – инфекционная болезнь, при которой поражаются гломерулы (клубочки почек), постепенно они отмирают и заменяются соединительной тканью. Течение гломерулонефрита при беременности зависит от сроков его возникновения и тяжести.
Если беременность наступила через 10-12 месяцев после болезни, то риска нет. Его латентное течение практически безопасно для плода, но опасно для женщины. Острая форма часто провоцирует смерть ребенка в утробе и представляет угрозу для жизни беременной. Развитие гипертонии и хронической почечной недостаточности – тревожный признак, способный привести к тяжелым последствиям.
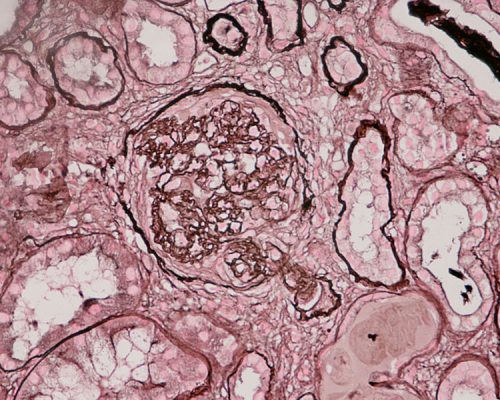 Гломерулонефрит под микроскопом
Гломерулонефрит под микроскопом
Причины
При беременности происходит снижение иммунитета, что повышает риск инфекционных заболеваний. Причин для развития патологии выделяют несколько:
- Попадание в организм вирусного (цитомеголовируса, краснухи и др.), бактериального агента (например, стрептококков группы А и пр.), паразитов (глистная инвазия).
- Аллергические реакции.
- Отравление лекарственными средствами.
- Онкологические новообразования.
- Переохлаждения.
- Резус-конфликт.
- Обострение хронических очагов инфекции (синусит, отит и пр.)
Симптомы
Хронический гломерулонефрит – часто встречающаяся патология почек при беременности. Симптоматика:
- артериальная гипертензия,
- анемия,
- отеки,
- нарушение в работе печени и желчного пузыря,
- может увеличиться уровень белка в моче,
- развитие хронической почечной недостаточности.
 Отёк
Отёк
Все вышеперечисленные симптомы способны вызвать резкое нарушение самочувствия женщины и спровоцировать преждевременные роды, а также самопроизвольный выкидыш. Поэтому при обнаружении этих признаков стоит незамедлительно обратиться к врачу, заниматься самолечением недопустимо.
Острый гломерулонефрит характеризуется резким началом и острой симптоматикой:
- Боль в пояснице и в области почек, преимущественно ноющего характера.
- Температура тела начинает расти.
- Общая слабость, повышенная утомляемость.
- Головокружение.
- Тошнота, рвота.
- Нарушение мочеиспускания, вплоть до анурии.
- Резкое повышение цифр артериального давления.
- Изменение цвета и прозрачности урины за счет выделения белка и эритроцитов.
Латентная форма характеризуется скудной симптоматикой или ее полным отсутствием, что значительно затрудняет диагностику. С целью ее выявления проводят профилактические осмотры и исследования.
Методы диагностики
Врач назначает лабораторные и клинические исследования:
- При микроскопии осадка выявляются эритроциты, цилиндры, лейкоциты – говорит о воспалении в системе мочевыделения.
- Анализ мочи по Нечипоренко – превышение эритроцитов относительно лейкоцитов.
- Удельная плотность урины в ОАМ остается в норме – не является диагностически важным признаком.
- Биохимический анализ крови показывает на понижение уровня белка, а также рост количества фибриногена и изменения липидного спектра. Повышается уровень креатинина, мочевины и азота – это конечные продукты обмена белка в организме, что говорит о снижении функционального потенциала почек.
- На ультразвуковом исследовании почек с доплерографией фиксируется нарушение кровотока, выявляются конкременты, заметны признаки нефрита.
- Иммунологические исследования показывают уровень антител к гемолитическому стрептококку.
- Биопсия тканей органа с последующим исследованием под микроскопом – в настоящее время одно из самых точных диагностических исследований, назначается в крайних случаях, особенно у беременных.
- Электрокардиограмму назначают при повышении цифр АД, что позволяет в диагностике изменений в сердечно-сосудистой системе.
Возможные осложнения
Течение гломерулонефрита во время беременности имеет свои особенности и может повлиять на состояние будущей матери и плода. Осложнения со стороны организма женщины:
- Острая сердечно-сосудистая недостаточность.
- Эклапсия и преэклампсия.
- Кровоизлияния в черепно-мозговые оболочки.
- Хронизация патологического процесса.
- Развивается острая и хроническая почечная недостаточность.
- Разрывы и отслойка сетчатки – вызывает нарушение зрения.
Плод также страдает от патологии, развиваются состояния, угрожающие ему: отслойка плаценты, задержка внутриутробного развития, фетоплацентарная недостаточность провоцирует гипокисию, гипотрофию плода и его гибель.
При выявлении признаков гломерулонефрита при беременности требуется экстренная госпитализация для проведения лечения и круглосуточного медицинского наблюдения. Это проводится с целью минимизации риска развития осложнений, улучшения самочувствия женщины и ребенка.
Степень риска зависит от нескольких факторов: состояния организма, наличия сопутствующей патологии, выраженности поражения органа.
Всего их выделяют три:
- Минимальная – при латентном течении заболевания.
- Выраженная – при гипертоническом гломерулонефрите.
- Смешанная (гипертонически-нефротическая) – развивается при азотемии и почечной недостаточности.
Ведение беременности и родов
Хронический неосложненный гломерулонефрит – не причина для отказа от беременности. При правильном лечении, своевременном обследовании и соблюдении назначений вынашивание ребенка не причинит негативных последствий. Но существует ряд противопоказаний:
- гломерулонефрит единственной почки,
- присоединение ХПН,
- гипертоническая и нефротическая формы болезни,
- острый гломерулонефрит,
- появление в крови азотистых продуктов обмена.
При гломерулонефрите будущей матери стоит морально подготовиться к частым обследованиям и госпитализациям. Первый раз ее проводят на сроке 10-12 недель беременности – с целью обследования и решения вопроса о сохранении плода или прерывании вынашивания.

Повторно госпитализируют в 34-36 недель для определения способа родоразрешения: естественным путем или с помощью кесарева сечения, а также о сроках проведения (медикаментозно вызывают преждевременные роды).
Также возможны дополнительные госпитализации при ухудшении в самочувствии женщины и плода, и при обострениях процесса.
Лечение беременных
При патологии почек во время беременности стоит регулярно наблюдаться у гинеколога и нефролога, проходить обследование. В лечении применяют комплексный подход:
- Режим дня. Женщине противопоказано физическое и моральное переутомление, сон должен быть достаточным – не менее 8 часов, стоит регулярно проветривать помещение.
- Диета. Рацион должен быть полноценным, содержать свежие фрукты и овощи, а также достаточное количество белковых продуктов. Не стоит злоупотреблять приемом соли.
- Питьевой режим – употреблять не более 1 литра воды в день.
- Симптоматическая терапия направлена на улучшение состояния беременной и плода, минимизацию отеков. С этой целью назначают препараты на основе растительного сырья: Канефрон, Почечный сбор, морсы из клюквы и брусники и др. Для снижения цифр артериального давления применяют безопасные и эффективные средства. Например, В-адреноблокаторы, антагонисты кальция и др. подбором терапии занимается терапевт. После родоразрешения врач может поменять схему лечения в соответствии с изменениями, произошедшими в организме.
- Часто гломерулонефрит приводит к нарушению плацентарного кровотока. При этом назначают препараты, улучшающие кровоснабжение плаценты (антиагреганты, Гепарин, производные пуринов и пр.) и проводят регулярную оценку состояния плода. С этой целью назначают КТГ (кардиотокографию) на сроках более 34-х недель беременности. Она показывает количество сердцебиений в утробе.
Профилактика и прогноз
При своевременном и правильном лечении, соблюдении рекомендаций врача и регулярной госпитализации в стационар прогноз для нормального протекания беременности и вынашивания возрастает.
Профилактические мероприятия направлены на предупреждение обострения хронических болезней, отсутствие переохлаждений, соблюдение режима труда и отдыха, исключение вредных привычек и приема токсичных медикаментозных средств. Планирование беременности, особенно при наличии хронических заболеваний, в том числе и почек, ранняя постановка на учет в женской консультации и своевременное обращение к врачу при появлении признаков болезни – залог нормального вынашивания малыша и хорошего самочувствия матери.